Maminka má lupénku a když jsme panu doktorovi řekli o biologické léčbě, tak říkal, že to je moc drahé, že to není pro každého. Jsme z malé vsi nedaleko od Kolína a místní lékaři přý nemají takové možnosti jako v Praze. Jaké máte zkušenosti s léčbou mimo Prahu?
Poslední výzkumy ukazují, že lupénka nepostihuje jen kůži, ale je spojena s řadou dalších onemocnění. Jde o imunologicky podmíněné choroby, jakými jsou psoriatická artritida (přibližně 25 %), Crohnova choroba , ulcerózní kolitida, Bechtěrevova choroba a zejména nemoci tzv. metabolického syndromu jako je např. diabetes mellitus II. typu, arteriální hypertenze nebo dyslipidémie.
Léčbu lupénky dělíme na místní, kterou aplikujeme přímo na postiženou kůži, nebo celkovou . Mnoho pacientů s psoriázou udává nespokojenost se současnou léčbou - v rozsáhlém evropském průzkumu bylo více než 70 % pacientů nespokojeno nebo značně nespokojeno se současnými léčebnými možnostmi.
Jak hodnotíme závažnost lupénky?
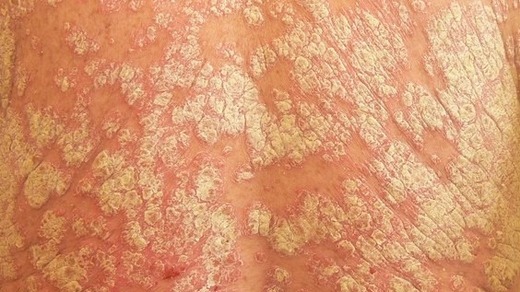
Pro nutnost objektivně zhodnotit závažnost lupénky byly definovány různé škály. Nejčastěji používaný je PASI index (Psoriasis Area and Severity Index), kterým objektivně stanovujeme procento postižení těla psoriázou. Výsledkem může byt číslo od 0 (bez psoriázy) do 72 (pokryto celé tělo, silně zašupené). V posledních klinických studiích, bylo nejčastěji použito PASI 75, což znamená procento pacientů, kteří se zlepšili nejméně o 75 % oproti původnímu stavu.
Lupénka má bohužel silný dopad i na psychiku pacientů. Proto používáme i dotazníky, které vyplňuje sám pacient. Ukazují nám, jaký dopad má lupénka na kvalitu jeho života. Nejčastěji se používá DLQI (Dermatology Life Quality Index), dotazník obsahující 10 otázek o pocitech, práci, volném čase pacienta a léčbě psoriázy. Celkové skóre může být od 0 do 30, čím nižší hodnoty tím menší dopad na kvalitu života v každodenních aktivitách.
Místní léčba
Lokální terapie lupénky patří k první volbě vzhledem k minimálnímu vzniku nežádoucích účinků. Ke starším látkám, které dnes využíváme, patří kyselina salicylová, kortikosteroidy, dehet, dithranol, a z novějších deriváty vitaminu D (calcipotriol, calcitriol, tacalcitol, maxacalcitol) samostatně nebo v kombinaci s kortikoidem, a retinoidy (tazaroten).
Nevýhodou derivátů vitaminu D je riziko zvýšené hladiny vápníku, proto musí být upřesněn maximální rozsah, který je doporučen dermatologem. Momentálně probíhají klinické studie s novým derivátem, který by neměl zvyšovat hladinu vápníku v krvi. Novinka na českém trhu je šampón s clobetasol propionátem, který se aplikuje jedenkrát denně.
Celková léčba
Celková terapie lupénky by se dnes dala rozlišit na standardní (konvenční) a moderní (biologickou léčbu). Ke standardní léčbě patří acitretin, cyklosporin A, metotrexát, fumaráty (fumaráty však nejsou schválené v ČR) a fototerapie, která se také řadí k možnostem celkové léčby. Tato standartní léčba je však spojena s rizikem nežádoucích účinků při dlouhodobém podávání a někdy i s nedostatečně dlouhou účinností.
Biologická léčba
Zcela novou skupinu celkových léčiv tvoří tzv. biologická léčba. Tyto léky zasahují cíleně na molekulární úrovni do zánětlivých pochodů vzniku psoriázy. Dosavadní zkušenosti svědčí o tom, že biologika mají méně nežádoucích účinků než ostatní celkové léky a na rozdíl od nich nevykazují známky ovlivňování se s jinými léky ani rizik kumulativního škodlivého působení při dlouhodobém podávání. Pro definitivní hodnocení je klinická zkušenost ale zatím stále krátká.
V ČR jsou nyní dostupné preparáty adalimumab, etanercept, infliximab a ustekinumab. Tyto preparáty jsou určeny pouze pro středně závažné až závažné ložiskové formy psoriázy s postižením více než 10% povrchu těla u kterých nebyla jiná celková terapie dostatečně účinná, případně je tato terapie kontraindikována nebo ji pacient netoleruje.
Dostupnou biologickou léčbu lze rozdělit dle mechanismu působení do dvou skupin: léky blokující nádorový nekrotizující faktor alfa (TNF alfa) - adalimumab, etanercept, infliximab - a léky blokující interleukin 12 a 23 (IL-12/23) – ustekinumab.
Ustekinumab (Stelara) je novinkou v biologické léčbě psoriázy - v ČR dostupná od dubna 2010. Představuje první biologikum v nové třídě biologických léků, které cíleně inhibují účinek interleukinu IL-12 a IL-23.
Fotografie zachycují stav před léčbou a po 4 týdnech od zahájení biologické léčby.
Ustekinumab se podává podkožně, první a druhá dávka v rozpětí 4 týdnů, dále jednou za 12 týdnů. Pro pacienty je minimum bolestivých injekcí (pouze 4 ročně po úvodní fázi) v porovnání se staršími zástupci biologik velmi pohodlné. Nově je ustekinumab balen v předplněných stříkačkách s ochranným krytem, který snižuje riziko poranění zdravotního personálu i pacientů o injekční jehlu. Zlepšení stavu lze čekat již po měsíci léčby, plný účinek léčby (PASI 75 dosaženo u 70 % – 79 % pacientů) byl pozorován v 28. týdnu. Účinek dosažený ve 40. týdnu léčby v klinických studiích bez výraznějšího poklesu pokračoval po dobu 3 let od zahájení léčby. Prokázán je i efekt na postižení nehtů. V prvním přímém porovnání dvou biologik byl ustekinumab účinnější než etanercept.
Dlouhodobá léčba (dostupné jsou údaje po 156 týdnech) zatím není spojená s významnými bezpečnostními riziky. Je dobře tolerována s mírnými a nezávažnými nežádoucími účinky.
Další zástupce biologické léčby řadíme mezi léky blokující nádorový nekrotizující faktor alfa (TNF alfa):
Adalimumab (Humira) se rovněž aplikuje injekcí do podkoží. Iniciálně, potom po týdnu a pak následují aplikace jednou za 14 dnů. V klinických studiích byl prokázán rychlý nástup účinku, po prvních měsících léčby dosáhlo 57 % pacientů PASI 75. Před nasazením adalimumabu, stejně jako u ostatních biologik, je nutno vyloučit nádorové onemocnění, latentní tuberkulózy, hepatitidy nebo jiné infekce u rizikových pacientů.
Etanercept (Enbrel) se podává dvakrát nebo jednou týdně podkožně v úvodní fázi prvních 12 týdnů, později již pouze jednou týdně. Novinkou je injekční pero, které je alternativou předplněné stříkačky. Oproti ostatním biologikům typu anti TNF-alfa má výhodu, že nepodporuje tvorbu neutralizačních protilátek, a proto může být podání bezpečně přerušeno a opětovně zahájeno. Dle klinických studií 33 až 49 % pacientů dosáhne PASI 75 do 3 měsíců, účinnost však do 6. měsíce léčby dále stoupá. V nedávno publikované studii s použitím zvýšené dávky etanerceptu v prvních dvanácti týdnech bylo dosaženo PASI 75 až u 78 % pacientů. Tento výsledek je na rozdíl od výše citovaných ovlivněn současným podáváním lokální léčby, nejde tedy o čistou účinnnost přípravku etanercept. Etanercept je doposud jako jediné biologikum v ČR schválen v indikaci ložiskové psoriázy u dětí od 8 let.
Infliximab (Remicade) se na rozdíl od ostatních biologik podává nitrožilně pomocí infuze. Nejprve po 2 týdnech, pak po 6 týdnech a dále každých 8 týdnů. Mezi výhody Infliximabu patří rychlý nástup účinku, po 10 týdnech 80 % pacientů dosahuje PASI 75, s postupem času ale účinnost může poklesnout. Jistými limitacemi mohou být infuzní reakce (alergické reakce, třesavka, výkyvy krevního tlaku) a dlouhá délka podání (cca 2 hodiny). Po každé infuzi musí být také pacient sledován po dobu 1-2 hodin ve zdravotnickém zařízení z důvodů možných akutních reakcí.
Závěr
Každý lékař, který léčí pacienty s těžkou lupénkou ví, že je potřeba vždy zvažovat individuální přístup k nemocnému a není možné obecně určit lék první volby. Výzkum v oblasti dermatologie a konkrétně psoriázy se stále intenzivněji rozvíjí.
Kde se můžete na biologickou léčbu informovat? Najděte si nejbližší Centrum pro léčbu lupénky - kontakt na ně najdete zde.
Máte zkušenosti s biologickou léčbou nebo naopak sháníte informace od druhých? Zapojte se do diskuse nebo napiště na náš mail.













Přidat nový komentář